שבר בקרסול הוא פגיעה נפוצה, אך קל להתבלבל בינה לבין נקע. כדי לקבל את הטיפול המיטבי במהירות המרבית חשוב לדעת מהם התסמינים של השבר, כיצד מטפלים בו ובמה כרוך שיקום הפיזיותרפיה לחזרה לפעילות מלאה.
פציעות קרסול הן מהפציעות הנפוצות ביותר באוכלוסייה הכללית ובפרט בקרב ספורטאים, כאשר המקרים השכיחים ביותר הם נקעים ושברים. אף על פי שהפציעה יכולה לקרות לכל אחד ואחת ובכל גיל, משקל גבוה מעלה את הסיכוי לשבר בקרסול. ישנם סיפורים שחוזרים על עצמם אצל מטופלים המגיעים אליי עם שבר בקרסול, כמו החלקתי במהלך טיול, פספסתי מדרגה, נחַתּי לא טוב על הרגל במהלך משחק כדורסל, סובבתי את הקרסול במהלך משחק עם הילדים, והיה גם אחד מקורי יותר – קניתי סקטבורד לילד ורציתי להראות לו איך עושים את זה…
אחד הדברים החשובים בהתמודדות הראשונית עם הפציעה היא אבחנה המבדלת – אם מדובר בנקע, בשבר או בשניהם יחד. פגיעה של שבר בקרסול יכולה להיות שבר בודד באחת מהעצמות המרכיבות את מפרק הקרסול או מספר שברים בכמה עצמות. חומרת השבר יכולה לנוע בין שבר יחסית קטן ויציב שלא מחייב ניתוח ועד למספר שברים לא יציבים המחייבים ניתוח לייצובם ותהליך שיקום ארוך יותר עד לחזרה מלאה לפעילות. במילים פשוטות, ככל שיש יותר שברים ככה הקרסול פחות יציב ויידרש ניתוח מורכב יותר.
כמו כן, נוסף לשברים יכולה להיות גם פגיעה ברצועות. תפקידן של הרצועות הוא לשמור על יציבות המפרק. קרע באחת הרצועות או במספר רצועות יכול להגדיל את חוסר היציבות של הקרסול. בהרבה מקרים יש פגיעה ברצועות ללא שברים או שברים ללא פגיעה ברצועות, אך ישנם גם מקרים שבהם יהיו גם שברים וגם קרע ברצועות.
מבנה הקרסול
מפרק הקרסול מורכב משלוש עצמות –
- הטיביה (עצם השוק): הפטישון הפנימי (מלאולוס מדיאלי), העצם הבולטת בצד הפנימי של הקרסול (הצד הקרוב לרגל השנייה) הוא החלק הפנימי של הטיביה, והפטישון האחורי (מלאולוס פוסטריורי) הנמצא סמוך לפטישון הפנימי בחלקה האחורי של הטיביה.
- פיבולה (עצם השוקית): הפטישון הלטרלי (מלאולוס לטרלי), העצם הבולטת בצד החיצוני של הקרסול, הוא הקצה התחתון של עם הפיבולה.
- טאלוס: אחת מעצמות כף הרגל. זוהי העצם שיש לה ממשק עם עצמות הטיביה והפיבולה ויחד הן מרכיבות את מפרק הקרסול.
מפרק נוסף הסמוך למפרק בין הטאלוס לטיביה הוא המפרק בין עצם הטיביה לפיבולה. מפרק זה מחובר באמצעות רצועה הנקראת סינדסמוזיס והוא מהווה מוקד נוסף היכול להיפגע בפציעות קרסול.
הקרסול הוא מפרק צירי המהווה נקודת ממשק בין עצמות הטיביה, הפיבולה והטאלוס אשר מחוזק ומיוצב באמצעות מערכת רצועות מורכבת. היציבות של המפרק מתאפשרת באמצעות המבנה של המשטחים המפרקיים של כל אחת מהעצמות המרכיבות את המפרק, זאת אומרת שהמשטח של עצם אחת מתממשק עם המשטח של העצם השנייה במפרק. על כן, הרצועות והממשק בין העצמות מספקים את היציבות הפאסיבית של המפרק. גורם חשוב נוסף הנותן יציבות לקרסול הוא הגידים של השרירים העוטפים אותו מכל צדדיו, אלו מוסיפים את היציבות האקטיבית הנוצרת על ידי הפעלת השרירים הסמוכים למפרק.

מאפיינים של שבר בקרסול
לעיתים יהיה קשה להבדיל בין שבר לבין קרע ברצועות מכיוון ששניהם יכולים להיווצר במנגנון פציעה דומה, לגרום לכאב מאוד גבוה ולחוסר יכולת לדרוך על הרגל.
אופי הפגיעה בקרסול תלוי בהרבה גורמים: גיל, פציעות קודמות במפרק, אופן הפגיעה, מנח כף הרגל ברגע הפציעה וגודל וכיוון של הכוחות הפועלים על מפרק הקרסול וכף הרגל.
רוב סוגי השברים נגרמים באופן הבא: אנו נופלים על כף הרגל כאשר היא במצב של פוינט (אצבעות כלפי מטה) ומסובבת פנימה. במנח זה, כאשר מופעל משקל על כף הרגל, השוק מסתובבת נגד כיוון השעון ביחס לכף הרגל.
סוגי שברים בקרסול
ישנם מספר רב של שברים בקרסול אשר מסווגים לפי חומרתם: מספר השברים, מיקומם, אם השבר יציב/לא יציב ואם יש פגיעות נוספות מלבד השבר. את רוב השברים ניתן למיין לחלוקה הבאה:
- יונימלאולר – שבר של מלאולוס אחד בלבד. לרוב יהיה זה הפטישון החיצוני.
- בימלאולר – שבר של שני מלאולוסים. לרוב אלה יהיו הפטישון החיצוני והפנימי.
- טרימלאולר – שבר של שלושה מלאולוסים – החיצוני, הפנימי והאחורי.
- שבר פריקה – שבר של אחד או יותר מהמלאולוסים עם פריקה של המפרק. פריקה של המפרק נובעת כתוצאה מקרע של הרצועות האמורות לייצב אותו.
כשני שליש מהשברים בקרסול הם שברים יונימלאולרים, כלומר שבר של פטישון אחד בלבד, עוד רבע הם בימלאולרים, כלומר שבר של שני פטישונים, ו-5%-10%הנותרים הם שברים טרימלאולרים.
תסמינים של שבר בקרסול
ישנו מנעד רחב של תסמינים של שבר בקרסול, החל מצליעה קלה ועד לחוסר יכולת לדרוך, וכן כאבים בקרסול, רגישות למגע, נפיחות בקרסול, ואף עיוות (דפורמציה) של הקרסול.
לעיתים נקע חמור בקרסול מתאפיין בתסמינים דומים לשבר. לכן, במקרה של כאבים מאד חזקים, חוסר יכולת לדרוך או דפורמציה יש להגיע למוקד או למיון ולבדוק את היקף הפגיעה וחומרתה.
אבחון שבר בקרסול
השלב הראשון באבחון תמיד יתחיל בבחינת סיפור המקרה שבו אירעה הפציעה, אשר ממנו ניתן להעריך את אופי הפגיעה. פעמים רבות קשה להבדיל אם מדובר בשבר או בקרע ברצועות מכיוון ששניהם יכולים להיקרות באותו מנגנון פציעה ולבוא לידי ביטוי בתסמינים דומים של כאב חזק וחוסר יכולת לדרוך על הרגל. על כן, השלב הבא הוא ביצוע בדיקה קלינית שבה יוחלט אם יש צורך בבדיקות הדמיה כמו צילום רנטגן, אולטרסאונד או MRI אשר מסייעות להבין אם אכן יש שבר או מספר שברים, מה סוג השבר ואם יש פגיעות נוספות כמו פריקה של המפרק.
צילום רנטגן –הבדיקה הנפוצה ביותר לאיתור שבר וברוב המקרים זו הבדיקה היחידה שיש לבצע.
CT – אם יש חשד שבדיקת הרנטגן לא מראה את התמונה המלאה או שהשבר מערב את המפרק עצמו כדאי לבצע בדיקת טומוגרפיה ממוחשבת אשר מראה שברים שאי אפשר לראות בצילום רנטגן.
MRI – בבדיקה זאת ניתן לראות בצורה מדויקת את הפגיעה בעצמות וברקמות הרכות. במקרה של פגיעות קרסול הבדיקה מבוצעת במטרה לאבחן פגיעה ברצועות, בגידים ובסחוסים.
טיפול בשבר בקרסול
מטרת הטיפול בשבר היא שימור המבנה האנטומי של המפרק. במקרים רבים ניתן לטפל בשבר באופן שמרני וללא התערבות כירורגית, אך ישנם מקרים שאין ברירה ויש לבצע ניתוח.
טיפול שמרני ללא ניתוח – טיפול שמרני ללא התערבות כירורגית אפשרי במקרה של שברים יציבים ללא תזוזה. לרוב הטיפול נעשה באמצעות מגף מיוחד השומר על יציבות הרגל ומאפשר נשיאת משקל הגוף בהתאם ליכולת של הרגל. הפתרון של המגף יותר נוח ומאפשר ניידות טובה יותר מאשר הגבס הסטנדרטי.
לעיתים ניתן להימנע מניתוח גם כאשר השבר אינו יציב. במקרים אלה, לאחר שהרופאים מצליחים לשחזר את המבנה האנטומי של העצמות, הרגל תושם בסד ארוך ותיאסר נשיאת משקל על הרגל למשך מספר שבועות. עם זאת, יש לציין כי ברוב המקרים שברים לא יציבים מצריכים התערבות כירורגית. על כן, במקרים שבהם הטיפול השמרני אינו יעיל דיו ולא ניתן לשחזר את המבנה האנטומי של המפרק, יהיה צורך להשלים את הטיפול בניתוח.
ניתוח לטיפול בשבר בקרסול – התערבות כירורגית נעשית במקרה של שבר לא יציב, כאשר יש ריבוי שברים או כשיש גם שברים וגם קרעים של רצועות. בניתוח הרופאים משחזרים את המבנה האנטומי של העצמות באופן המדויק ביותר ומקבעים אותו עם פלטות כדי שהמבנה ישמר והעצמות יתאחו בצורה תקינה. יש חשיבות רבה בשחזור אופטימלי של העצמות השבורות כדי לצמצם כמה ששחיקה של המפרק בעתיד.
לאחר הניתוח, הקרסול מושם בסד גבס למשך כשבועיים ולאחר מכן ניתן להשתמש במקבע קטן ונוח יותר המגן על הקרסול. מידת נשיאת המשקל על הרגל וקצב העלייה בנשיאת המשקל תיקבע על ידי המנתח/ת על סמך סוג השבר ומידת היציבות שהושגה בניתוח.
פיזיותרפיה לשיקום שבר בקרסול
המטרה של טיפולי הפיזיותרפיה היא לשקם את יכולת המטופל/ת לבצע את כל הפעולות הגופניות שבוצעו לפני הפציעה. בתהליך השיקום אנו נבנה תוכנית אימונים הדרגתית להחזרת היכולת הדרושה הן לביצוע פעולות יומיומיות כמו הליכה, עלייה וירידה במדרגות והן לביצוע של פעילויות ספורטיביות לפי הצורך. על כן, התוכנית תתמקד בכמה אלמנטים מרכזיים: החזרה של טווחי התנועה של הקרסול, חיזוק של שרירי הרגל כולה ושל שרירי השוק וכף הרגל בפרט ושיפור השליטה המוטורית של הרגל. בסוף תהליך השיקום, התוכנית תתמקד בעבודה על היכולות הספציפיות הדרושות לביצוע הפעולות הספורטיביות בהתאם למטרות הספציפיות של כל מטופל ומטופלת. על כן, בפגישה הראשונה, עוד לפני שמתחילים לעבוד על שיקום הקרסול, נגדיר את היעדים של המטופל/ת.
השיקום וההחלמה משבר בקרסול יכול להימשך בין שלושה לשבעה חודשים. ישנם מספר גורמים המשפיעים על משך השיקום –
- אופי הפציעה הראשונית – ככל שהפגיעה רחבה יותר ודורשת ניתוח מורכב יותר, ככה השיקום יהיה ארוך יותר.
- גיל – בגיל מבוגר יותר השיקום יכול להימשך זמן רב יותר. זאת משום שבגיל מבוגר יש יותר מחלות רקע (סוכרת לדוגמה) היכולות לעקב את תהליך ההחלמה, וכן מסת השריר נמוכה יותר, היכולת גופנית נמוכה יותר ובאופן כללי ככל שעולים בגיל לוקח קצת יותר זמן להחלים מפציעות.
- מחלות רקע – בעיות קיימות ומחלות כמו סוכרת יכולים להשפיע ולעכב את השיקום.
- מטרות המטופל/ת – יעדים שונים דורשים פרקי זמן שונים להשגה. לדוגמה, אם מטרת המטופל/ת היא הליכות בפארק זה ידרוש פרק זמן מסוים, אך כאשר המטרה היא ריצה השיקום יימשך זמן רב יותר משום שפעולה זו דורשת בנייה וחיזוק של יכולות מוטוריות מורכבות יותר, ואם המטרה היא לשחק כדורגל, השיקום ידרוש זמן תרגול נוסף לפיתוח של יכולות רבות נוספות.
- סוג הטיפול בשבר – אופי השיקום שונה בין שיקום לאחר ניתוח לשיקום ללא ניתוח. לרוב, השיקום ללא ניתוח יהיה קצר יותר, זאת מכיוון שבדרך כלל אלה יהיו מקרים קלים יותר וכן מכיוון שהניתוח הוא טראומה נוספת שהגוף צריך להתאושש ממנה, דבר אשר מאריך את זמן השיקום.
במקרים הקלים יותר ניתן לבצע דריכה מלאה על הרגל כבר מהיום הראשון של השיקום, אך במרבית המקרים בתקופה הראשונית של השיקום אסור לשאת משקל על הרגל. תקופה זו יכולה להימשך בין שבועיים לשישה שבועות.
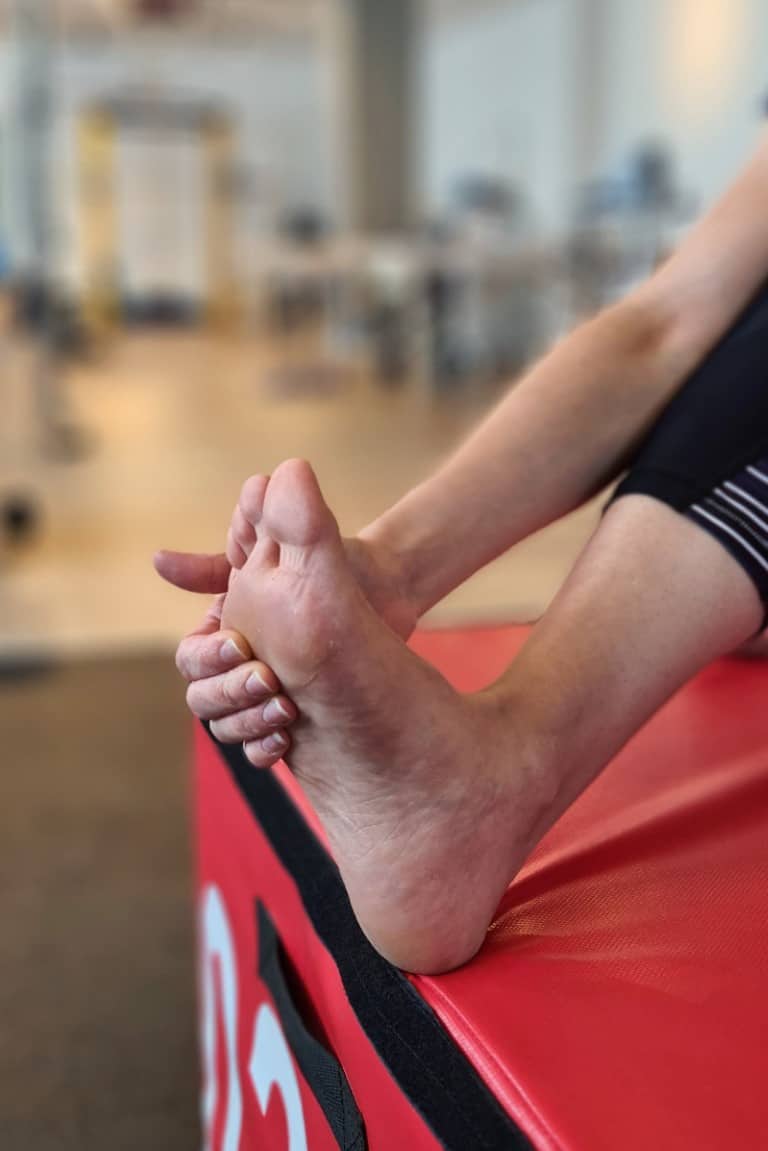
במצב שבו הרגל נמצאת בעיקר במנוחה ולא נחשפת לכמות העומסים הרגילה ישנה ירידה במסת השריר, לא רק של השרירים הקשורים לקרסול אלא של כל שרירי הרגל. על כן, כדי לקצר את משך השיקום ולהגיע ליכולת מיטבית בסיומו אנו ממליצים להתחיל את השיקום כמה שיותר מוקדם. בשלב זה, תוכנית השיקום תכלול תרגילים ללא נשיאת משקל אשר עובדים על החיזוק של שרירי כף הרגל והשוק ושל השרירים האחראים על תפקוד הברך והירך. נוסף לעבודת החיזוק, שלב זה כולל שיפור של טווחי התנועה של המפרק ועיסויים של הצלקות של הניתוח (אם יש) במטרה למנועה הידבקויות העלולות לגרום לכאבים בהמשך השיקום.
כאשר ניתן שוב לשאת משקל ולדרוך על הרגל, נתקדם לתרגילים העובדים על החזרת יכולות בסיסיות כמו הליכה. האלמנטים המרכזיים שעליהם נעבוד בשלב זה הם שיווי משקל, העברות משקל בין הרגלים ודריכה על משטחים שונים במטרה לאמן את המטופל/ת להתמודד עם כל סוג של שטח. לאחר שנגיע לתבנית הליכה תקינה נוכל להתקדם לתרגול של ניתור ונחיתה על הרגל, דבר אשר יכין את המטופל/ת לקראת חזרה לריצה.
כאמור, השלב האחרון של השיקום תלוי במטרות של המטופל/ת. בשלב זה נעבוד על מרכיבי הכושר הדרושים לצורך פעילויות הספורט שאותן המטופל/ת רוצה לבצע. לדוגמה, אם נרצה לחזור לשחק כדורגל אנו נעבוד על פיתוח היכולת להאיץ ולהאט מהר, לשנות כיוון בפתאומיות וכדומה.
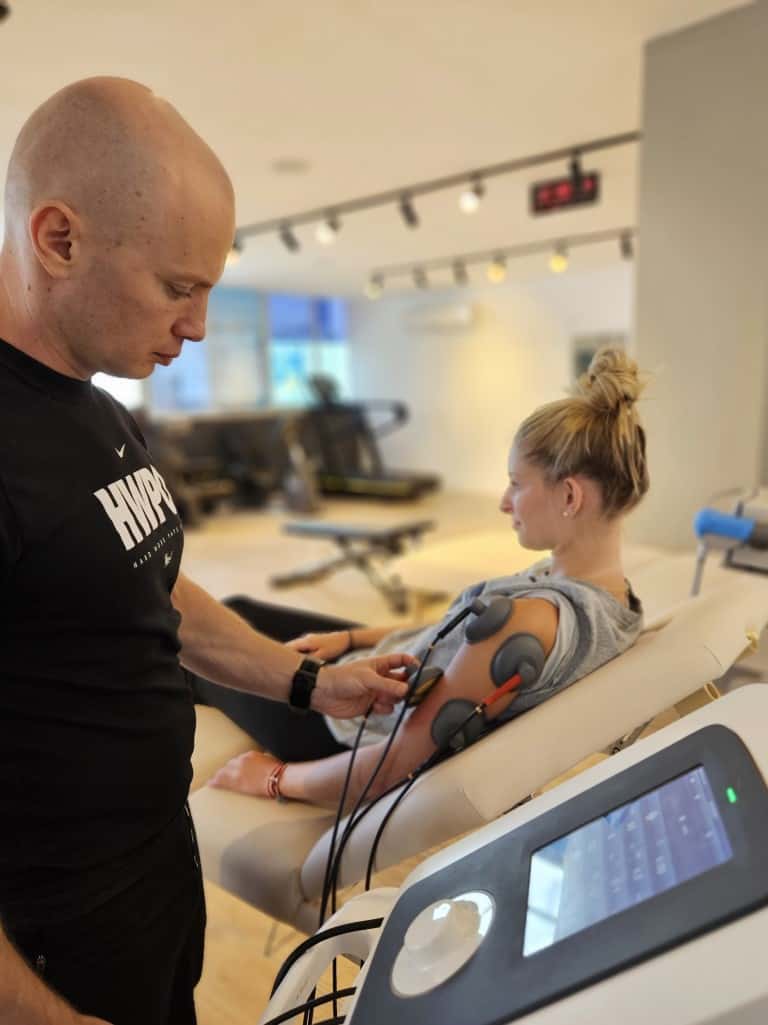
אצלנו בקליניקה, מטרת השיקום אינה רק החלמה מלאה מהשבר, אלא חזרה מלאה לפעילות הגופנית שקדמה לו, בין שפעילות יומיומית בסיסית ובין שפעילות ספורטיבית מאומצת. לכן, נוסף לתוכנית אימונים מותאמת אישית, הטיפול כולל מכשירי עזר, כמו לייזר, חשמל וגלי הלם אשר מפחיתים את הכאבים, מסייעים בתהליך השיקום ומאיצים את התחזקות הקרסול.